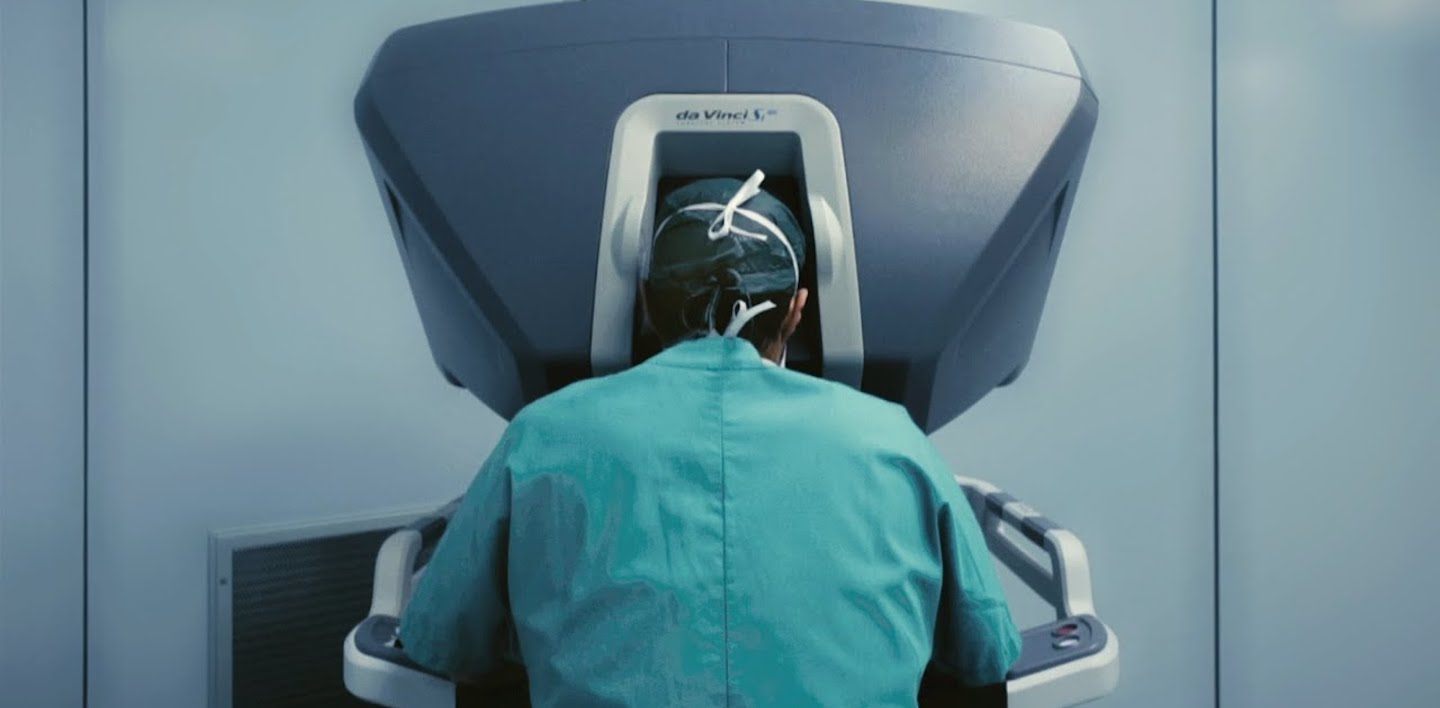


S e oggi doveste farvi operare in un ospedale tedesco, poco prima di addormentarvi cullati dall’anestesia, vi accorgereste probabilmente che manca un chirurgo in carne ed ossa. Al suo posto c’è un insieme di morse, tubi e sensori: un robot. In Germania, in oltre 700 cliniche, le operazioni chirurgiche, persino quelle più lunghe e delicate, vengono eseguite oggi da “da Vinci”. Da Vinci è il nome di una serie di robot sviluppati grazie a un progetto attivo dal 2011 nella Fachhochschule Wiener Neustadt, pieno di fondi e perciò in continuo miglioramento. La notizia potrà sembrare una curiosità, un po’ come i robot che dagli anni Ottanta vengono mostrati nelle fiere hi-tech giapponesi per dare un’idea di futuro e poi non entrare mai davvero nella nostra quotidianità. E invece il chirurgo-robot sta diventando una figura usuale negli ospedali tedeschi, tanto da aver ridotto, insieme al resto del processo di automazione ospedaliera, di oltre il 20%, in soli tre anni le richieste di personale medico specializzato in medicina interna (dati dell’Agentur für Arbeit). Il progetto da Vinci infatti è solo la punta di un iceberg. Il robot, che sostituisce la presenza fisica durante l’operazione dei medici chirurghi (comunque responsabili in remoto delle sue operazioni), va compreso nel contesto di processo rapidissimo e profondo di rivoluzione della sanità tedesca.
Questa rivoluzione, basata sulle nuove tecnologie, sulla robotizzazione e sull’informatizzazione, sta portando un cambiamento non proprio indolore e sicuramente contraddittorio, che divide l’opinione pubblica anche sul senso stesso della cura medica, delle figure del dottore o degli infermieri. Per dare la dimensione del cambiamento in atto si può citare lo studio del 2017 della compagnia di consulenza finanziaria di Amburgo Roland Berger, che dimostra come il 90% degli ospedali di tutta la Germania abbia già da tempo avviato una trasformazione high-tech del lavoro in corsia. Per completezza è bene riportare anche un’altra indagine, condotta dal Max Planck Institute tra i lavoratori del settore: appena il 20% dei medici e degli infermieri trova efficaci i miglioramenti portati dalla cosiddetta “telemedicina” o “robotizzazione delle mansioni ospedaliere”. Una percentuale molto bassa, che testimonia come in questo caso la tecnologia non sollevi i lavoratori dalla fatica o dallo stress come accade in altri settori.
Ma cosa si intende esattamente per “robotizzazione delle mansioni ospedaliere”? Facciamo per esempio riferimento al programma di ricerca dell’Istituto Sperimentale Transnazionale di Neurotecnologie di Friburgo. Utilizzando l’interfaccia uomo-macchina e l’intelligenza artificiale, insieme ad algoritmi di autoapprendimento, il programma mette in comunicazione i pazienti paralizzati con tutti i possibili servizi di cura ospedalieri, forniti però esclusivamente da macchine e robot. Secondo i responsabili del progetto l’obiettivo è quello di sostituire completamente la figura degli infermieri per i pazienti allettati che potranno direttamente comunicare con robot e sistemi automatici presenti nelle loro stanze d’ospedale nella quasi totalità degli ospedali tedeschi, e già entro il 2020.
Vinod Khosla, guru del web 2.0, sorprese gli addetti ai lavori del Summit sull’Innovazione Sanitaria di San Francisco, nel 2012 affermando che “l’assistenza sanitaria, esattamente al pari della stregoneria, si basa sulla tradizione”, aggiungendo che il compito della tecnologia sarebbe stato quello di rendere meno arbitrarie le valutazioni sulla malattia, sottraendo potere all’attività di cura e alle conoscenze dei medici, per consegnarlo a dati misurabili e parametri oggettivi sul benessere dell’individuo. Khosla concluse profetizzando che entro il 2030 l’automazione e la digitalizzazione avrebbero sostituito l’80 % dei medici in tutti i sistemi sanitari del primo mondo.
Gli ospedali tedeschi hanno già da tempo avviato una trasformazione high-tech del lavoro in corsia. Ma in questo caso la tecnologia non solleva i lavoratori dalla fatica o dallo stress come in altri settori.
Su questo orizzonte temporale la Germania è il paese che procede più speditamente. La rivoluzione della sanità 4.0 in Germania non si limita ai robot-chirurgi o alle macchine che sostituiscono gli infermieri, ma travolge anche il processo diagnostico, l’elaborazione delle cartelle cliniche e la comprensione della salute del paziente nella sua complessità. Gli algoritmi stanno sostituendo il fattore umano. E proprio nel personale ospedaliero questa rapida mutazione produce casi di burnout, dimissioni volontarie, depressioni. Il sindacato Ver.Di, per esempio, ha pubblicato una ricerca da cui si evince che negli ultimi 10 anni i casi di burnout tra gli infermieri sono aumentati di quasi il 300%.
Il tutto avviene in una società sempre più vecchia (le persone bisognose di cura saranno nel 2020 il 37,4% dell’intera popolazione) e sempre più bisognosa di care givers (la domanda cresce del 3% annuo), da cercare in un mercato del lavoro deficitario proprio di queste figure professionali (solo gli infermieri che mancano all’appello sono 80.000). Da questo punto di vista, i “robot” non solo riducono i costi ma colmano anche una falla di sistema, e così sempre più mansioni infermieristiche sono svolte dalle macchine: distribuzione ad alta precisione dei medicinali nei reparti, il servizio di pasti, la rilevazione dei valori dei pazienti, la somministrazione endovenosa di farmaci.
L’acquisizione progressiva di centralità delle macchine va di pari passo con la riduzione del personale che si trova spesso a coprire interi reparti in numero ridottissimo, limitando la propria mansione a un alienante e ripetitivo controllo di parametri e al riempimento di appositi schemi precompilati. Tabelle e schemi la cui elaborazione, per adesso, è ancora affidata al personale medico ma che progressivamente si trasferirà alle intelligenze artificiali; già oggi si sperimentano, nei reparti a basso impatto, software che, su base statistica e partendo dai dati raccolti in corsia, possano suggerire al medico diagnosi e cura ottimale.
Assicurazioni “su misura”
A questo punto è bene spiegare al meglio la nozione di “cura ottimale” nel contesto del servizio sanitario tedesco. In Germania l’“ottimale” per il paziente potrebbe non coincidere con l’“ottimale” per la compagnia assicurativa che paga le cure e, quindi, finanzia le stesse strutture sanitarie. Il sistema sanitario tedesco è infatti di tipo assicurativo e non universalistico, come quello italiano o francese. Le compagnie assicurative (Krankenkasse) non sono enti benefici, ma società votate al profitto. Per mantenere i margini di profitto spesso provano a risparmiare anche sui costi delle cure dei pazienti (specie di quelli che pagano polizze più basse). Per i loro bilanci standardizzare diagnosi e cura significa riuscire ad avere delle voci di spesa certe, poter decidere quali cure coprire e quali no, senza il fardello dell’”aleatoria” valutazione umana fatta dal medico, basata sulla conoscenza e sull’empatia.
In Germania la “cura ottimale” per il paziente potrebbe non coincidere con l’“ottimale” per la compagnia assicurativa che paga le cure e, quindi, finanzia le stesse strutture sanitarie.
Ovviamente questa “evoluzione” della vita di corsia è successiva a un processo di privatizzazione dell’intero comparto della sanità che ha inserito parametri quantitativi proprio del management della produzione in corsia o ha cambiato gli enti pubblici che gestivano la salute in aziende pubblico/private gestite sempre più spesso da manager e sempre meno da medici. Da questo punto di vista l’automazione è solo un passaggio successivo e quasi naturale nella trasformazione degli ospedali.
Spesso le Krankenkasse cambiano i costi delle polizze assicurative in base agli stili di vita e alle “storie cliniche” dei loro clienti. Un’attenzione ai bilanci che ha fruttato nel 2017 la cifra di 3,5 miliardi di euro, parte dei quali investiti proprio in processi di ricerca, automazione, digitalizzazione. In un sistema in cui le informazioni sulla salute degli individui valgono denaro, anche la sicurezza dei dati ospedalieri diventa una sfida “di mercato”; così da qualche anno diverse aziende che si occupano di cybersicurezza nel settore finanziario hanno iniziato a vendere i loro prodotti anche alle assicurazioni sanitarie. Tra il 2016 ed il 2017 si stima che il 70% delle strutture ospedaliere tedesche abbia subito il furto di dati sensibili sui propri pazienti. Per riuscire a ovviare a questo problema e per uniformare in modo coerente le informazioni cliniche, ormai di norma si creano collaborazioni tra compagnie assicurative, aziende di cybersicurezza, istituti di ricerca e fondazioni ospedaliere.
L’Agenzia Federale per la Sicurezza Informatica, fondata nel 2012, monitora queste collaborazioni. Recentemente, è stata riformata proprio sull’onda dello scalpore destato dai casi di dati sanitari trafugati, e risponde alla Bundesnachrichtendienst, cioè ai servizi di sicurezza “esterni” della Repubblica Federale Tedesca. Per il governo tedesco il tema dei dati clinici e sanitari è quindi talmente strategico da richiedere il monitoraggio di un’agenzia di intelligence nazionale. Un’ulteriore evidente prova dell’importanza del processo di cambiamento in atto.
Sempre più spesso, poi, le Krankenkasse richiedono ai propri clienti di installare sullo smartphone un’app per il monitoraggio dello stato di salute, delle abitudini alimentari o dello stile di vita. L’incrocio tra profilazione algoritmica attraverso smartphone, costo della polizza assicurativa “su misura” e governo dello stile di vita, è, in definitiva, l’altra essenziale gamba su cui cammina la digitalizzazione della salute. E se per adesso in Germania questa forma di controllo sull’individuo resta limitata a scelte volontarie (magari per accedere a polizze più vantaggiose), non possiamo non intravedere all’orizzonte i modelli di controllo sociale come il Social Credit System della Repubblica Popolare Cinese o il sistema di governo degli stili di vita e dei servizi pubblici, decisamente più “smart”, di Singapore.
L’incrocio tra profilazione algoritmica attraverso smartphone, costo della polizza assicurativa “su misura” e governo dello stile di vita, è l’altra essenziale gamba su cui cammina la digitalizzazione della salute.
Su questi aspetti più “quotidiani” a Berlino si moltiplicano le conferenze e i workshop tematici. Iniziative pubbliche quasi tutte finanziate attraverso il progetto A Smart Life con i fondi comunitari del programma europeo Horizon 2020. Horizon 2020, che riguarda l’innovazione e il potenziamento tecnologico, con i suoi 80 miliardi di euro, sta creando in Germania la percezione di come questa sorta di “algocrazia” possa essere fondamentale per la salute dei cittadini.
La collaborazione tra i signori del silicio e i sistemi sanitari nazionali del resto non è limitata al caso tedesco. Google, per esempio, già da anni collabora con il servizio sanitario nazionale più grande d’Europa, quello del Regno Unito; Amazon, insieme a JP Morgan, sta sviluppando un proprio “sistema sanitario e ospedaliero automatizzato e indipendente” negli Stati Uniti. L’intero comparto sembra far gola a tutti i grandi capitali del digitale e della finanza. Secondo la rivista Forbes, infatti, gli investimenti nel settore sono cresciuti in 3 anni, rispettivamente del 10, del 18, del 26% e già nella prima metà del 2018 appare scontato si segnerà un nuovo record. Tutti vogliono scommettere su medici robot, cartelle cliniche virtuali e app che monitorano la salute in tempo reale.
Gli scettici sottolineano come questo “miracolo tecnologico” non sarebbe possibile senza la cessione di informazioni personali, anche sensibili, in cambio di una convenienza economica in un sistema sanitario assicurativo. Cessione alimentata da una parte da una solida e acritica retorica tecnoentusiasta e, dall’altra, dalla collaborazione sul piano tecnologico e infrastrutturale delle grandi compagnie della Silicon Valley con le aziende tedesche del settore. Per esempio in Germania le ricerche sui software ma anche l’intero complesso processo di automazione e robotizzazione degli ospedali più grandi della capitale è cofinanziato dal Ministero Federale per la Ricerca ma anche dalle fondazioni per la ricerca scientifica di grandi aziende private, leader mondiali nella meccanica (BMW, Daimler, Porsche, Bosch) e soprattutto, da Facebook, all’avanguardia proprio nel campo della profilazione digitale.
A uno sguardo anche solo superficiale però si capisce come gli attori principali rimangano i colossi del digitale: Facebook, Amazon, Microsoft, Apple e, soprattutto, Alphabet – cioè Google. Da tempo queste aziende stanno sviluppando prodotti, sistemi complessi e modelli sanitari da rivendere a privati cittadini, ad aziende del settore o a interi sistemi sanitari nazionali. Si sviluppano sistemi di gestione dei dati medici, tecnologie di automazione sanitaria ed ospedaliera, programmi che monitorano il processo degenerativo di alcune malattie come il Parkinson e incrociano i dati raccolti sul paziente con le infinite possibilità di intervento, sensori per controllare il diabete o altre malattie croniche, software per l’organizzazione di uno stile di vita longevo, o per la raccolta ed elaborazione di dati per le compagnie assicurative o, addirittura, piattaforme online di servizi alla chirurgia costantemente aggiornate e all’avanguardia. Tutti questi progetti, questi miliardi di dollari di investimenti, queste ricerche sono strumenti che i grandi signori della tecnologia digitale, dell’intelligenza artificiale e dei data stanno perfezionando perché siano le infrastrutture necessarie e fondamentali del processo di trasformazione della sanità su cui la Germania ha deciso di muoversi prima e più in fretta di altre nazioni. E anche se il 2030 è tutto sommato abbastanza prossimo, è ancora difficile prevedere se il “modello tedesco” sarà imitato tal quale o bisognerà differenziare gli strumenti e le tecnologie su sistemi sanitari molto differenti tra loro.
Lavoro di cura e modelli pubblico e privato
E tuttavia il “modello tedesco”, essendo quello che oggi più si è spinto avanti nel realizzare la profezia di Khosla, può essere utile a individuare i nodi problematici che dovremo affrontare se la digitalizzazione e la robotizzazione della sanità dovessero diventare un indirizzo generale e diffuso in Occidente. Tra i problemi che la sanità robotizzata tedesca ci pone, il più macroscopico è di natura innanzitutto filosofico-politica. Se infatti in altri settori economici l’automazione è un processo auspicabile, non è certo si possa dire lo stesso per mansioni “etiche”. Vale a dire per quelle professioni che nascono al di fuori della logica di mercato; quei mestieri cioè in cui l’empatia ha sempre avuto la precedenza rispetto alla produttività. E potremmo con certezza affermare che l’efficienza, quando applicata alla medicina e alla cura, sia compatibile con l’esigenza di salvare la vita di una persona “costi quel che costi”?
Il “modello tedesco” può essere utile a individuare i nodi problematici che dovremo affrontare se la digitalizzazione e la robotizzazione della sanità dovessero diventare un indirizzo generale e diffuso in Occidente.
Una risposta a questa domanda arriva dall’attivista, giornalista e scrittrice Naomi Klein che ha più volte ribadito che “la cura è un’idea radicale”. Se il presente tende alla razionalizzazione per via robotica del lavoro e della società, riappropriarsi del concetto di cura, a partire proprio dal “care work” può diventare un modo per disvelare e far esplodere le contraddizioni che questo modello porta con sé. Questa suggestione l’ha portata al congresso del National Nurses United, il più importante sindacato di infermieri statunitense. Dei 150.000 iscritti la quasi totalità sono donne afroamericane. Durante il congresso la segretaria del NNU ha affermato: “Penso che la ragione per cui gli infermieri si sono fatti avanti come pezzo importante nel movimento progressista in USA è perché incarnano un sistema di valori che è l’opposto di quello a cui il nostro sistema basato sul profitto ci ha portato: un sistema che valorizza la cura, la compassione e la comunità. È molto difficile minare le intenzioni di un’infermiera.” Questo richiamo ad un elemento “personale”, ad un’etica soggettiva che anima i “care workers”, rimanda immediatamente ai casi che in Germania si registrano sempre più spesso di crisi depressive, malattie ma anche scioperi e proteste nel personale infermieristico dove è maggiormente investito dal processo di automazione e robotizzazione.
Tuttavia, se dagli Stati Uniti arriva una potente suggestione politica rispetto al conflitto intorno all’automazione del care work, è bene ancorarsi all’oggi e alla materialità del presente in cui questo processo agisce: le legislazioni dei sistemi sanitari. Proprio a partire dal caso tedesco infatti, diventa evidente che oltre all’indirizzo politico delle lotte dei care workers, il primo e fondamentale elemento che può tutelare la cura da pericolosi snaturamenti, ha a che fare proprio con il modello di sistema sanitario. In altre parole è più facile che un sistema dove la sanità venga pensata come un servizio sul mercato, e dove cioè la digitalizzazione e l’automazione possano incrementare i profitti, sia un sistema sanitario che legge i medici, gli infermieri, gli operatori come una spesa; così come costi eccessivi potrebbero diventare anche particolari interventi e, in prospettiva, la cura stessa del paziente. E il caso statunitense è il più lampante tra i sistemi sanitari più esposti a questo rischio.
Di contro, un sistema sanitario pubblico e universalistico, ma comunque votato al risparmio e all’efficienza, potrebbe in modo identico utilizzare la digitalizzazione e la robotizzazione come strumenti di risparmio e quindi considerare ancora una volta i care givers o alcune cure specifiche costi da ottimizzare.
Solo se accessibili, universali e slegati dal profitto, e quindi connessi al diritto alla salute, gli strumenti oggi messi a disposizione dalle tecnologie digitali possono migliorare la sanità senza limitare l’accesso alle cure.
Proprio per questo quindi un sistema pubblico e universalistico, se si vuole evitare che la tecnologia diventi un boomerang contro i lavoratori e contro la salute dei pazienti, è oggi condizione necessaria, anche se non sufficiente. Del resto, come già scritto, nel settore sanitario i principali clienti dei signori del silicio sono proprio sistemi sanitari nazionali, in buona parte pubblici e, meno spesso, universalistici, ma mai pienamente pubblici e universalistici insieme.
Per evitare di assistere impassibili alla trasformazione di qualcosa di letteralmente vitale per tutte e tutti noi, dovremmo ripartire dalla linea di difesa essenziale dai processi di smantellamento del welfare che riguardano i diversi sistemi sanitari nazionali in occidente da oltre vent’anni. Ed è imprescindibile perché in un processo di rivoluzione tecnologico così rapido, il rischio concreto è che la cura della nostra salute dipenda dai calcoli costi-benefici fatti da computer che danno ordini a robot senza empatia o libero arbitrio.
Diritto alla salute
Provando a mettere a sistema sia l’aspetto soggettivo che riguarda i care givers oggi sia l’elemento oggettivo delle leggi che definiscono la sanità, quello che sembra emergere, rispetto alla questione etica è, quindi, un problema di natura strutturale.
È, in altre parole, la questione che definisce l’obiettivo stesso di un sistema sanitario pubblico e universale correlata alla società e alle lavoratrici e ai lavoratori. Per dirla meglio, la questione fondamentale sta nel produrre un cambio di prospettiva; urge considerare cioè la salute un diritto inalienabile dell’individuo e, quindi, i lavori di cura come l’insieme delle attività umane svolte per garantire l’accesso a questo diritto. Solo chiariti questi elementi, e tenendo sempre presente l’ordine di priorità del ragionamento, si dovrebbe porre la questione della tecnologia al servizio del care work e della salute. Solo se accessibili, universali e slegati dal profitto, e quindi connessi al diritto alla salute, gli strumenti oggi messi a disposizione dalle tecnologie digitali possono migliorare la sanità senza limitare l’accesso alle cure.
In conclusione vale la pena riportare l’opinione di Nancy Fraser, che identifica proprio nella “crisi della cura” la cartina di tornasole della “crisi del capitalismo”. Questo perché il “lavoro di cura” non è un lavoro che il capitale può assorbire e monetizzare completamente e allo stesso tempo senza di esso la componente umana del capitalismo si atrofizzerebbe. Potremmo dire allora che se il conflitto che ha definito il welfare nel XX secolo è stato quello tra capitale e lavoro, i conflitti che potrebbero definire una nuova idea di stato sociale sono quelli tra ambiente e capitale e tra attività di cura e capitalismo. Entrambi questi conflitti rendono evidente un’incompatibilità sistemica, irriducibile: quella tra il capitalismo e la vita umana sulla Terra. La profezia di Vinod Khosla in definitiva ora risuona per quella che realmente è: una minaccia. Non un’idea da visionario progressista, un po’ liberal, ma un anatema lanciato a tutte e tutti noi.